我院多学科团队合作成功抢救一例急性胰腺炎合并妊娠危重患者
近日,我院多学科合作成功抢救一名孕34周急性胰腺炎合并妊娠危重患者,现已顺利出院。
“不知道孕妇到底危重到何种程度!”在急诊科已焦急等待了约近20分钟的产科李辉霞主任心情忐忑。12月4日,产科主任李辉霞接到通知,某县级医院转院一名34+3周孕妇,该孕妇上腹部疼痛2天,呼吸困难13小时,B超提示胎死宫内,抽血提示乳糜血、血淀粉酶、血脂肪酶、血糖增高,怀疑急性胰腺炎合并妊娠。几分钟后,120急救车呼啸着来到急诊科门口,李主任和急诊科医护人员将患者迅速接进急诊科,该患者呈半卧位,大张口呼吸,手抵着上腹部呈痛苦状,急诊医护人员熟练的给予吸氧、心电监测、抽血,急诊行腹部核磁检查。看着手上的检查结果,李主任一颗心直向下沉:PH7.07,血糖33.0mol/L,血淀粉酶、血脂肪酶明显增高,核磁提示:胰腺周围渗出。此时已经确诊该患者是急性胰腺炎合并妊娠,情况十分危急!目前血糖高、酸中毒、胎死宫内,急性胰腺炎本身致死率高,现在又合并妊娠,治疗效果差、难度大、死亡率高,能转省级医院治疗效果可能更好。“大夫,请你一定要救救她啊!她还这么年轻!”望着患者家属祈求的目光,本来想说的话又噎了回去,“我们一定会尽力的!”李主任直视患者家属坚定的说。
随后立即沟通ICU主任马文,将患者收治我院重症监护科,紧急申请多学科会诊协助诊治。产科、ICU、麻醉科、普外科、消化内科、心内科科主任及科室骨干人员经过反复沟通、讨论,最终制定了稳妥的诊疗方案。多学科会诊后,ICU立即启动血浆置换等治疗,产科紧急制定引产时机、方式及引产过程中可能出现的意外情况预案,选择了宫缩可控、便于观察的静滴缩宫素引产方式,引产过程中做好抢救大出血准备,制定了救治预案,并积极和ICU医师沟通,把控引产时间。
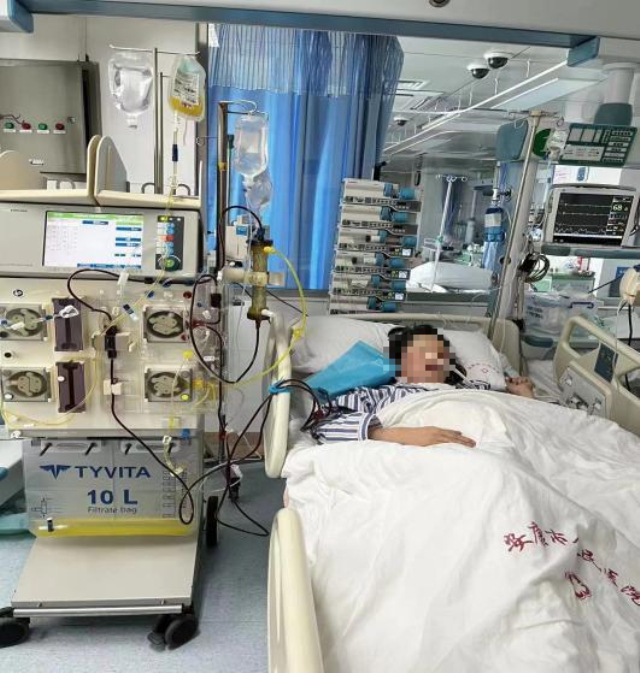
经过近2天的抢救,终于将患者从死神手上拉了回来,此时患者恶心、腹痛、呼吸困难等症状明显好转,生命体征平稳,血糖控制良好、血淀粉酶、血脂肪酶较前好转,凝血功能正常。虽然患者抽出的血扔为乳糜血,但较前明显减轻。12月6日,产科对患者进行静滴缩宫素引产,因娩出死胎后阴道出血多、子宫软、宫底扪及不清,立即启动产后出血抢救预案。李主任双手双合诊按摩压迫子宫,产科医师按预定抢救流程,忙而不乱的陆续给予促子宫收缩药物,预备宫腔填塞球囊。经过30分钟抢救,出血约800ml后患者子宫收缩好转,阴道不再出血,终于又一次将患者从死神拉了回来。
经过了ICU、普外科等科室二十多天的精心治疗,该患者已于12月30日顺利出院,并给产科医护人员送来锦旗表示感谢!

近期,我院产科陆续接诊五例危重症孕产妇,均救治成功。这不仅反应了我院产科团队实力,更体现了多学科会诊、团队合作在产科危重症抢救中的重要作用。